

对于双相障碍的早期识别与鉴别诊断,对有效治疗双相障碍至关重要。
难治性单相抑郁有可能是双相吗?
单相抑郁会是渐进性发展成双相吗?
究竟要采取谨慎诊断影响治疗效果或是扩大诊断有效治疗?
下文对有关双相谱系障碍的不同分类进行说明:
尽管我们经常会因生活事件而体验到心境的变化,但某些个体的心境起伏更为剧烈和频繁。
患有双相障碍的个体会体验到极端情绪,如极端的亢奋、活跃和情绪高涨(即躁狂)或是极度的情绪低落(即抑郁)。
双相障碍是一种慢性心理疾病,主要表现出心境和精力的剧烈波动。不同国家的流行病学数据调查平均约2%的群体受双相障碍的困扰。
当这些情绪波动导致个体出现显著消极的行为和情绪,以及社会功能受损,寻求专业的帮助就显得十分必要了。
双相障碍症状主要包括:
▪ 抑郁发作:心境低落、绝望感、极度悲伤和缺乏对事物的兴趣和愉悦感。
▪ 躁狂或轻躁狂发作:极度情绪高涨和活跃或躁动、思维奔逸、睡眠需求显著减少和言语增多、增快。
这些心境变化会持续一周以上,影响想法和行为。
双相障碍会影响到个体的日常社会功能;若不经干预,可能会导致我们难以应对工作、家庭、学校和社交。
双相障碍需要长期管理,涉及药物和心理治疗。
不同个体的双相障碍体验和心境起伏模式也不尽相同。下文逐一介绍双相的主要分型和亚型。
01
双相障碍“预警”信号
当症状发作时,双相患者会难以控制自己的行为和想法。朋友、家人和同事通常最先发觉异样。
双相障碍的早期症状之一是轻躁狂。当轻躁狂发作时,个体会自我感觉很好,精力充沛和易冲动。
躁狂和轻躁狂的常见早期预警信号:
▪ 睡觉需求减少(最常见的发作信号)
▪ 躁动、易激惹,情绪强烈
▪ 充满“奇思妙想”和计划以及做事动机
▪ 无法集中注意力
▪ 思维奔逸和言语增多增快
▪ 过度消费
▪ 性冲动和性行为增加
▪ 偏执想法增多
▪ 忘记进食,感知不到时间流逝
▪ 对文字、事件过度解读并赋予特定意义
▪ 频繁打电话,与很多人联系
▪ 固执,有说服性, 有煽动力
▪ 暴饮暴食,滥用酒精和药物
▪ 与朋友和家人争执
▪ 在不不进食、不饮水和不睡觉的情况下,不知疲倦的活动
▪ 对宗教或精神相关想法和主题的兴趣增加
▪ 大幅增加工作时间,工作量
双相抑郁早期预警信号:
▪ 睡眠模式改变:失眠或嗜睡
▪ 易疲劳
▪ 熬夜看电视或工作
▪ 易激惹,烦躁
▪ 难以集中注意力
▪ 动机缺乏
▪ 社交退缩:回避社交,不接电话,拒绝与人接触
▪ 进食改变:食欲下降或过度进食
▪ 性欲降低
▪ 焦虑和无价值感增加
▪ 对过往的爱好失去兴趣
▪ 听悲伤怀旧的音乐,看消极的文学作品
▪ 请病假
▪ 拖延或推迟工作,逃避责任
▪ 莫名哭泣与悲伤
▪ 自杀观念
若存在以上行为变化,请及时寻求专业心理人员干预。
02
双相障碍症状表现
双相障碍个体会出现抑郁和情绪高涨(感觉“亢奋”或“兴奋”)或交替发作。
在情绪高涨期,他们可能会感觉事物在加速运转,脑海中涌现成千上万的想法和观点,觉得自己无敌或行为鲁莽。
躁狂期间的双相症状:
▪ 感觉极度“亢奋”或兴奋
▪ 自尊膨胀,甚至达到妄想程度
▪ 创造力、精力和活动水平增加
▪ 睡眠时间显著下降或不睡觉
▪ 无食欲和体重下降
▪ 思维奔逸,语速增快和谈论他人
▪ 易激惹、缺乏耐心或高攻击性
▪ 轻率性行为或冒险行为
▪ 穿着鲜艳大胆
▪ 易冲动,做出不理性的的消费和商业决策
▪ 宏大和不切实际的计划
▪ 难以集中注意力,易分心
▪ 妄想,幻觉
抑郁期间的双相症状:
▪ 感觉悲伤绝望
▪ 对喜爱的活动失去兴趣
▪ 社交退缩,回避家人和朋友
▪ 睡眠问题(经常是嗜睡)
▪ 精力匮乏,易疲劳
▪ 躯体运动迟缓
▪ 低自尊
▪ 易内疚
▪ 难以集中注意力
▪ 自杀想法

03
双相障碍分类
“双相障碍”术语描述的是一组复杂心理健康问题。寻求专业心理医生有助于清楚了解自己的症状和双相障碍类型。
双相障碍类型:
▪ I 型双相障碍类型
▪ II型双相障碍
▪ 环性心境障碍
▪ 双相谱系相关障碍
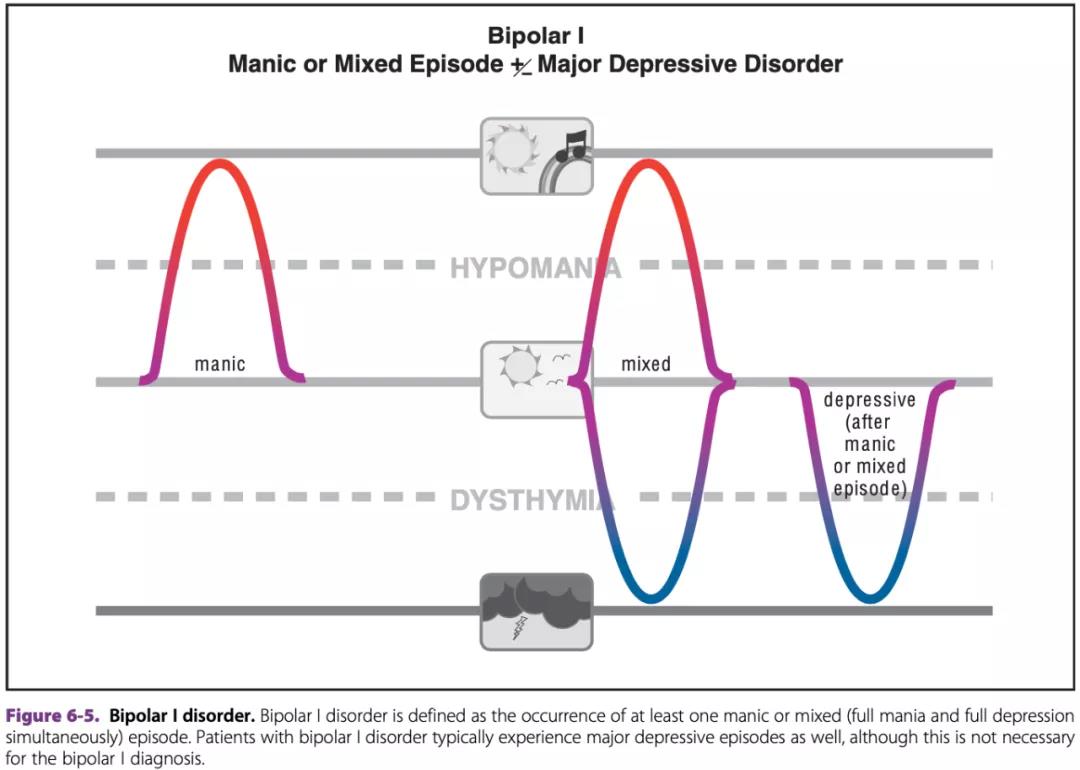
1. I 型双相障碍 – 抑郁和躁狂发作:
至少出现一次躁狂发作才能给出诊断;或者同时出现躁狂和重度抑郁混合型发作;重度抑郁发作很常见,但不足以给出诊断;男女患病率相似。(见下图)
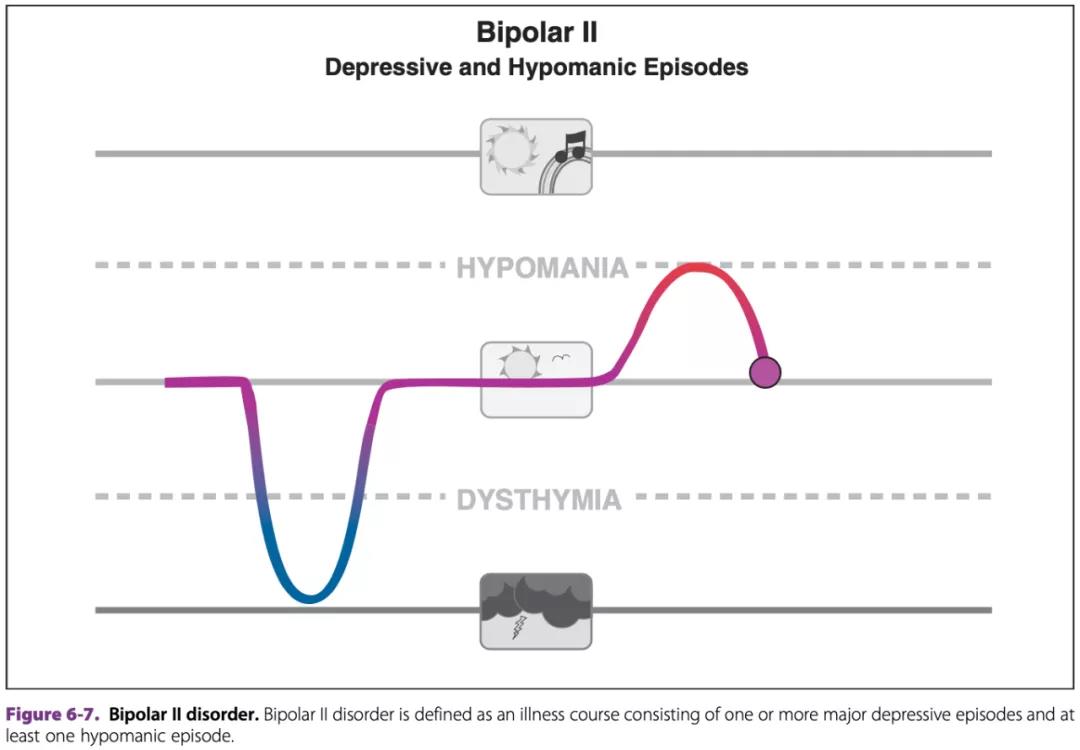
2. II型双相障碍 – 抑郁和轻躁狂发作:
至少出现一次轻躁狂和一次或多次的重度抑郁发作才满足诊断标准;更常见于女性。(见下图)
3. 环性心境障碍 – 抑郁和轻躁狂症状:
至少持续两年(儿童和青少年一年)个体体验到多次不符合正式躁狂和重度抑郁诊断标准,介于轻躁狂和恶劣心境之间的情绪转换。
一般来说,该分类的心境变化程度低于I 型和II型双相障碍,但仍对个体社会功能产生显著影响。(见下图)

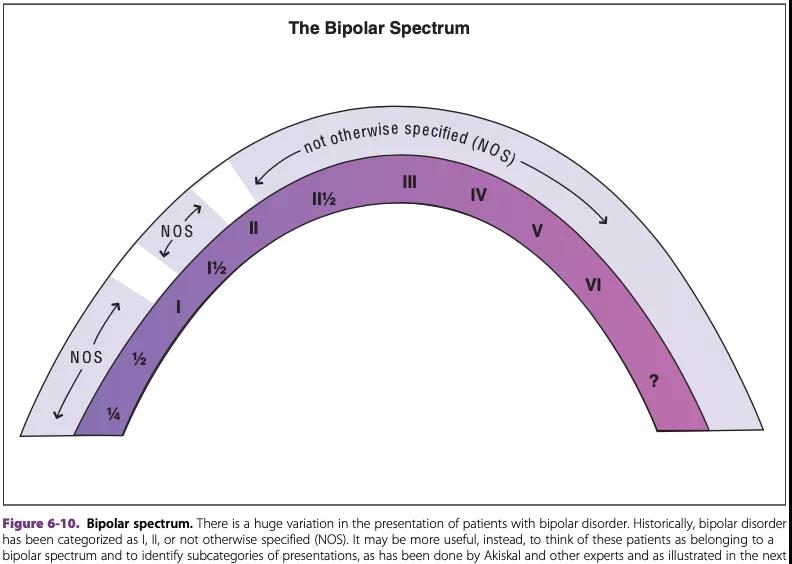
4. 双相谱系相关障碍,未特定的双相及相关障碍:
双相及相关障碍的症状不符合上述分类的全部诊断标准;而依然具有双相特征的或亚临床症状表现的双相谱系心理障碍,这一类双相障碍在临床诊断上相对棘手困难。
双相障碍疾病连续谱,见下图。
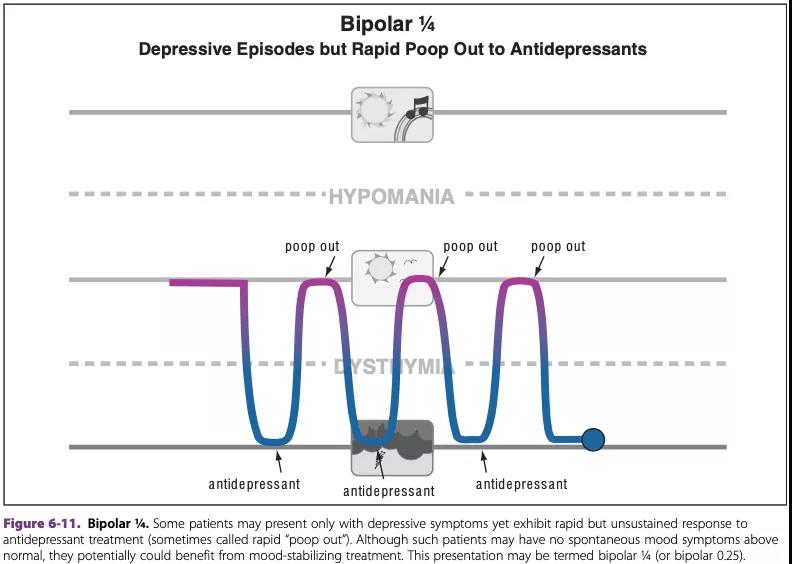
(1)双相1/4型:某些患者只表现出抑郁症状,抗抑郁药物能快速起效,之后对抗抑郁药不反应,陷入反复发作的抑郁循环,(见下图)
(2)双相3型:在DSM的诊断分类中,有一种是患者之前从未表现出躁狂,由于物质(抗抑郁药,致幻剂,毒品等)诱导躁狂,这类处于多次抑郁发作,在抗抑郁药物的使用下诱发轻躁狂属于双相3型,(见下图)

04
双相障碍共病
双相障碍个体有较高的共病其他疾病的风险,如:
▪ 酒精和药物滥用
▪ 焦虑
▪ 心血管疾病
▪ 糖尿病
▪ 肥胖
▪ 自杀
有时,这些问题需要和双相障碍共同解决,重要的是要详细告知心理医生有关自己所出现的其他问题和症状。
05
躁狂、轻躁狂和抑郁
1. 什么是躁狂发作?
躁狂发作指在某段时间内出现异常和持续的情绪高涨或易激惹心境。
在躁狂发作期间,个体具有高水平的活动性和精力。持续时间长于一周,几乎总是体验到高涨情绪。有时,体验到躁狂的患者也会出现精神病性症状,如幻觉和妄想。伴有精神病性症状的个体可能更需要住院治疗。
2. 什么是轻躁狂发作?
轻躁狂意味着“轻于躁狂”。轻躁狂发作与躁狂发作的症状相同,只是症状的严重程度的差异。
个体在轻躁狂发作期间仍会出现异常和持续的高涨或易激惹心境,以及精力和活动水平的增加。
但是,心境变化不至于严重到足以干扰工作和社会功能。轻躁狂个体一般无需住院。当然,轻躁狂心境仍与正常心境状态不同,通常朋友和家人可能更易察觉这些变化。
躁狂和轻躁狂的主要区别在于躁狂程度:
(1)涉及幻觉和妄想(精神病性症状)
(2)通常持续时间更长
(3)造成严重功能损伤。
下图展示了躁狂、轻躁狂和抑郁间的区别:
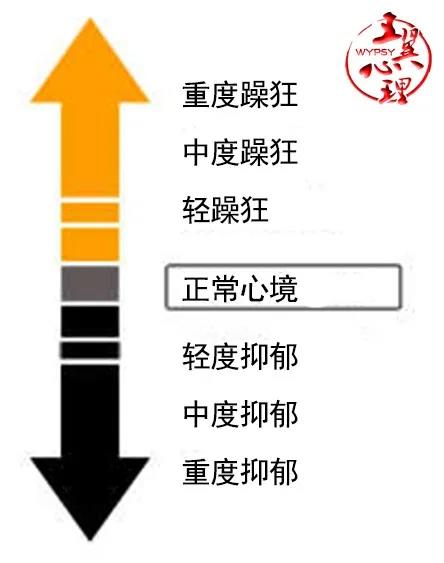
3. 什么是重度抑郁发作?
重度抑郁发作指几乎总是情绪低落,丧失愉悦感。
重度抑郁发作的症状包括:
▪ 感觉悲伤、空虚和绝望
▪ 体重改变
▪ 睡眠困难或嗜睡
▪ 易疲劳
▪ 无价值感或内疚feeling worthless or guilty
▪ 难以集中注意力和决策
▪ 自杀意念和行为
要被诊断为重度抑郁发作,这些症状必须持续两周以上,并对家庭、工作或学校生活产生严重负面影响。
06
精神病性症状:幻觉和妄想
当体验到急性躁狂发作时,个体可能有时会出现:
▪ 妄想:固执、错误、非理性或不符逻辑的信念,常见夸大妄想
▪ 幻觉:听到、看到或感觉到不存在的事物
当这些精神病性症状与躁狂或轻躁狂症状共同出现时,又或者在抑郁发作时伴有精神病性阳性症状(幻觉和妄想),则该类症状表现属于精神病性双相障碍(见下图)。
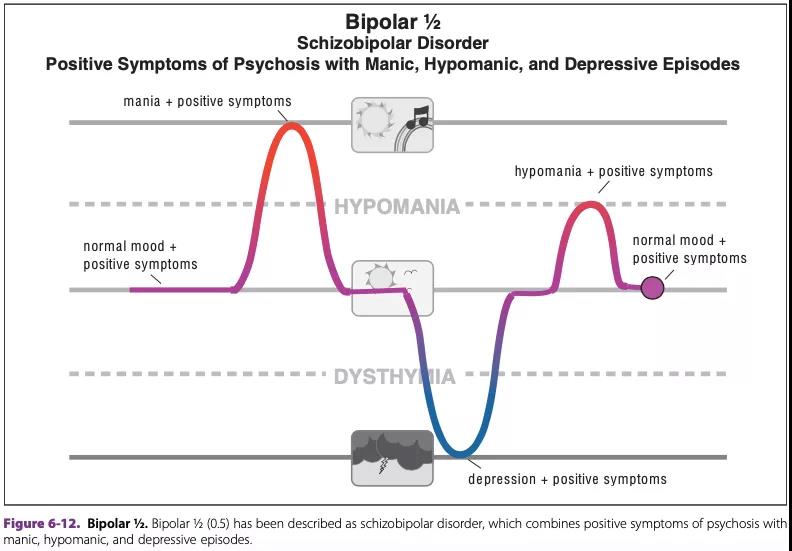
精神病性症状的存在需要予以重视。精神病性症状的存在表明躁狂或抑郁的症状发作,患者需要住院以密切监控和紧急治疗。如果家庭或心理医生可以为患者提供大量支持,或许可以避免住院治疗。
但是,出现精神病性症状的个体需要安静、安全和可控的环境来保证他们的生命安全,而这在家庭环境中很难实现。这些患者可能存在实施自己妄想信念(如相信自己可以飞,然后试图跳出窗外)的风险,这会给自己和他人带来危险。
妄想是指个体固执和完全相信的信念,即使在他人反复说服下也不能打消患者头脑中的妄想。
1. 妄想
躁狂发作可能会出现两种类型的妄想:夸大或被害妄想。
(1)夸大妄想Grandiose delusions
这类个体相信自己拥有其他人没有的特殊和独特的天赋或能力,或者他们能够获得他人无法获得的信息。这种类型的妄想是躁狂发作的最典型特征。
示例:个体相信自己是国王或上帝,或能治愈一切疾病,或者可以通灵。
(2)被害妄想Persecutory delusions
这类人相信自己被人跟踪,或者一些非常糟糕的事情将要发生在自己或认识的人身上。它会出现在躁狂发作期间,也会出现在其他精神疾病中,因此不能用来诊断双相障碍。
示例:相信别人在大街上在跟踪自己,或某人要伤害自己或自己认识的人。
2. 幻觉
躁狂发作时还可能出现幻觉,可能会发生在任何感觉器官上(即听觉、味觉、视觉和感知觉)。躁狂发作期间最常见的幻觉是幻听。
(1)幻听
幻听包括听到一系列事物:
▪ 脚步声
▪ 某人或某些人的声音,男性或女性,熟悉或不熟悉的;
▪ 叫自己名字的声音,告诉自己做某事的声音,对自己的评论,或者多人在讨论自己的声音;
▪ 被知觉为来自大脑外部的声音,但偶尔听见来自大脑内部的声音 (与自己的想法类似).
(2)幻视
幻视指看到一些并不存在的事物 (如人,鬼影,血迹等)。通常此类幻视与幻听会加剧患者的恐惧焦虑情绪。

07
双相障碍诊断
在临床实践中,双相障碍一般很难正确诊断,因为:
(1)它的起病经常是以抑郁发作为标志,因此可能会被误诊为抑郁;
(2)抑郁症状在双相障碍中很常见,往往比轻躁狂和躁狂症状更为普遍;
(3)‘混合心境’发作很常见。这些症状可能会干扰医生对躁狂和轻躁狂的筛查,因为个体在寻求治疗时更多的是报告抑郁症状。
对于某些人来说,得到正确诊断和治疗往往会花费数年。
在对抑郁患者进行诊断和干预时,心理医生应仔细评估以往的躁狂和轻躁狂发作史。某些实际患有双相障碍的患者可能会被误诊为难治性单相抑郁。
08
双相障碍早期干预十分重要
为身边疑似患有双相障碍或其他心理问题的个体寻求专业帮助非常重要,包括你自己。
我们无法为自己做诊断。双相障碍的正确诊断需要经验丰富的心理医生才能完成。
双相障碍不会自发痊愈,需要长时间干预管理。
有很多训练有素的专业心理医生能够帮助你管理双相障碍和其他共病心理疾病。
09
双相障碍复发的常见触发刺激
很多触发刺激可能会造成双相障碍症状复发,包括:
▪ 吸食毒品或其他药物和酒精
▪ 工作和家庭生活的过度压力
▪ 消极生活事件
▪ 睡眠缺乏(当躁狂和轻躁狂发作时)或过多(抑郁发作时)
▪ 内分泌异常(不规律的体力活动,睡眠和进食模式)
▪ 在不咨询医师的情况下擅自突然停用药物
▪ 睡前摄取过多咖啡因,扰乱睡眠
▪ 乘飞机飞往海外(扰乱时差)
▪ 睡眠-觉醒节律紊乱
10
双相障碍的影响
双相障碍对患者及其亲属有何影响?
躁狂发作具有破坏性,会导致家庭、朋友和职场中的关系冲突。
在躁狂发作期间,患者的攻击和冲动水平会显著上升;这可能会导致非理性冲动行为,关系破裂,财务问题甚至是法律问题。
双相障碍个体的自杀风险是一般人群的15倍,占自杀总数的25%。双相障碍还会导致其他后果,经常共病其他疾病,如糖尿病,焦虑,心血管疾病以及药物和酒精滥用。双相障碍可能会减少平均寿命高达9年。
双相障碍是一种严重干扰日常生活的心理疾病。在正确治疗和帮助的情况下,个体可以有效管理该疾病,恢复高效完整的正常生活。
双相障碍个体有时认为情绪高涨令人愉悦。躁狂发作患者会出现情绪高昂,身心愉悦,热情,自信的感受。但是,某些个体可能会出现不同体验,变得易激惹和攻击性。
双相障碍中的“情绪高涨”有时被描述为刹车失灵的感觉,“开得太远太快了”。
当躁狂发作以后,通常患者会对自己在躁狂发作期间对别人说过的话或做过的事感到尴尬或羞愧,可能会在接下来回避社交接触。根据躁狂发作的严重程度以及所服用的药物,某些患者可能并不记得自己在躁狂期间做过什么。
曾有抑郁发作的个体可能会将躁狂的征兆错误的视为抑郁缓解的迹象。双相障碍个体可能很难处理体验到的恶劣心境或抑郁发作,导致严重痛苦情绪。抑郁状态时会诱发自杀想法。如果出现类似感受,请尽快寻求帮助。
11
双相障碍个体的未来
与其他疾病(如心脏病或糖尿病)相似,双相障碍是一种需要“细心管理”的疾病。
双相障碍有很大可能会复发,尤其是在未坚持治疗计划时。
双相障碍目前并无治根之法,但通过药物和其他心理社会治疗(如心理治疗和家庭治疗)可以减少或预防其严重程度和发作频率。
在正确服用药物,循证心理治疗,良好生活管理的情况下,许多双相障碍个体都能过上稳定正常的生活。
12
双相障碍常用术语
1. 什么是“快速转换”(rapid cycling)
快速转换是指每年出现四种及以上心境发作的转换,即躁狂、轻躁狂、抑郁和混合心境。快速转换很难治疗,患者通常需要服用多种药物。女性更有可能出现快速转换和混合状态。
2. 什么是“混合心境发作”(mixed episode)
混合心境发作指个体同时体验到躁狂和抑郁。如果出现攻击行为,则需住院治疗。此外,可能需要多种药物联合治疗。
3. 什么是季节性模式
某些个体的心境障碍可能是由于特定季节触发的。有时,双相障碍个体往往会在每年的特定时候出现躁狂或抑郁发作,例如,抑郁经常在秋天和冬天出现。
13
诊断标准:DSM-5指南
1. 什么是DSM-5
DSM-5是第五版《精神障碍诊断与统计手册》(Diagnostic and Statistical Manual of Mental Disorders, DSM)。这是全世界健康护理人员所使用的权威心理障碍诊断手册。DSM-5包括心理障碍的疾病描述、症状和诊断标准。
2. DSM-5 的轻躁狂发作标准
一段时间内的异常和持续性的情绪高涨、膨胀或易激惹心境以及活动水平和精力的异常增加,至少连续持续四天,几乎每天的大部分时间都会体验到这些状态。
在这段期间,至少持续存在下列三种或以上症状(若存在易激惹,则需要四种)才能表明行为发生了显著变化:
▪ 自尊心膨胀和自大
▪ 睡眠需求下降
▪ 比平时更健谈或滔滔不绝
▪ 思维或想法奔逸
▪ 注意力分散
▪ 目标指向活动的增加(社交、工作或学校和性相关的) 或精神运动性激越
▪ 过度参与多种具有潜在伤害的活动(如疯狂消费、滥交和不理性投资)
轻躁狂发作与明确的社会功能改变有关,这些社会的功能改变在非症状发作时,不是个体的典型特征。
他人会观察到患者的心境紊乱和功能改变。轻躁狂发作不足以导致显著的社交和职业功能受损,也无需住院治疗。
如果精神病性症状出现,则意味着是躁狂发作。轻躁狂发作不是有因于某种物质(酒精,毒品等)导致的。
3. DSM-5的躁狂发作标准
一段时间内的异常和持续性的高涨情绪、膨胀或易激惹心境以及活动水平和精力的异常增加,至少连续持续一周,几乎每天(或住院治疗时)的大部分时间都会体验到这些状态。
在这段期间,至少持续存在下列三种或以上症状(若存在易激惹,则需要四种)才能表明行为发生了显著变化:
▪ 自尊心膨胀和自大
▪ 睡眠需求下降
▪ 比平时更健谈或无法停止的表达欲望
▪ 思维或想法奔逸
▪ 注意力分散
▪ 目标指向活动的增加(社交、工作或学校和性相关的) 或精神运动性激越
▪ 过度参与多种具有潜在伤害的活动(如疯狂消费、滥交和不理性投资)
躁狂发作会导致显著的社交和职业功能损伤,需住院治疗以防止自伤和伤害他人的行为,可能伴有精神病性症状。躁狂发作无法归因于某种物质或其他生理疾病导致的。
14
双相障碍病因
理解双相障碍的不同病因有助于确定双相障碍的发展和如何采取适当治疗加以管理。
有许多因素可能会导致双相障碍,包括:
▪ 基因
▪ 环境因素
▪ 躯体疾病
▪ 物质
对于某些个体来说,双相障碍的起病与压力生活事件有关。
1. 双相障碍和基因
双相障碍经常是遗传的,基因因素约占该病病因的90%。双相障碍是最有可能在家族中传递的精神疾病。
如果父母一方患有双相障碍,那么有10%的可能性其子女也会发展出该疾病。
如果父母双方均患有双相障碍,那么其子女发展出该疾病的可能性约为40%。
但是,某一家庭成员患有双相障碍并不意味着其他家庭成员也会发展出双相障碍。我们仍然需要更多研究来完全理解基因在双相障碍发展中的作用。
2. 双相障碍和环境因素
压力性生活事件
双相障碍的起病有时与压力性生活事件有关。学习如何管理和减轻压力有益于双相障碍个体,因为情绪压力会刺激症状复发。
季节因素
虽然季节因素不是直接病因,但它似乎在双相障碍起病中起着作用,发病几率在春季有所增加。日照时长(通过影响松果体)的快速增加可能会触发抑郁和躁狂。
3. 双相障碍和躯体疾病
躯体疾病本身并不是双相障碍的致病因素,但有时它会导致某些易于与躁狂和轻躁狂混淆的症状。某些药物(如类固醇)和非法兴奋剂药物也会导致躁狂和轻躁狂症状。
4. 双相障碍和物质
抗抑郁药物会触发某些个体的躁狂和轻躁狂发作。所以,告知医生自己存在的异常症状对针对性用药非常重要。某些特殊物质会导致类似于躁狂的情绪高涨,包括:
▪ 如可卡因、摇头丸和安非他命等非法物质
▪ 治疗激素问题的药物,如强的松或其他皮质类固醇
▪ 非常大量的咖啡因
5. 妊娠和围产期与双相障碍
双相障碍可能会在妊娠期间或分娩后初次发病、持续或复发。有过双相障碍发病史或存在双相障碍家族史的女性在这期间的发病风险有所上升。所以,亲属和朋友留意早期预警信号和症状非常重要。
在治疗怀孕和哺乳期女性时,有一些注意事项。某些药物可能对发育中的婴儿有害,所有精神科医师和其他医疗人员在此期间需要谨慎管理。

15
双相障碍管理和注意事项
双相障碍通常需要长期治疗干预,包括药物和心理治疗以及生活方式的改变。双相障碍的有效治疗方法有多种,通过正确治疗可有效管理该疾病。
双相障碍是一种慢性心理健康疾病,意味着它是持续发展的,需要在一生中谨慎管理。与双相障碍有关的心境变化可能会变得极具破坏性和致残性,严重干扰日常生活。可以先从与心理医生沟通开始,然后找到最适合自己的治疗。
1. 管理双相障碍
管理双相障碍包括两个主要部分:紧急管理和长程管理。
(1)紧急管理
紧急管理旨在稳定个体当前出现躁狂和抑郁发作。
像心境稳定剂类的药物和抗精神病药物是双相躁狂和抑郁紧急治疗主要手段。电休克疗法(Electroconvulsive therapy, ECT)可有效干预伴有精神病性特征的抑郁发作。
(2)长程管理
长程管理包括维持治疗效果、预防复发和改善社交和职场功能。药物、心理和改变生活方式等方法旨在提供长期预防复发、建立心理韧性和改善生活质量。
2. 与心理医生的沟通
在咨询双相障碍心理专家时,个体应该谈到以下几点:
▪ 双相障碍及其影响和治疗(心理知识教育)
▪ 双相障碍诊断和其他共病障碍
▪ 心理健康计划
▪ 如何管理诊断对自己和身边朋友家人的影响
▪ 药物和治疗计划
▪ 监控心境变化的益处(即提升对情绪的自我意识)
▪ 如何平衡工作、休闲、家庭、休息和社交
3. 其他同时出现的共病疾病
双相障碍的治疗需要将共病疾病考虑在内,如焦虑或物质滥用障碍,其他生理疾病,如高血压、肥胖和甲状腺问题有时也会与双相障碍同时出现。治疗需要根据不同个体进行持续和个性化治疗。
▪ “快速转换”双相个体会在一周内体验到数次抑郁和躁狂的转变(有时甚至是在一天内)
▪ 某些患者心境变化可能不那么频繁和严重
▪ 某些个体可能同时出现严重的躁狂和精神病性症状(幻觉或妄想),需要入院治疗
▪ 某些可能出现“混合症状”(一次发作同时出现抑郁和躁狂)
▪ 某些患者在心境波动之间会体验到正常心境,但是大部分个体一般会体验到较轻微的双相症状
心理医生需要根据患者经历的轻躁狂、躁狂、抑郁或正常心境(无抑郁或躁狂)情况来安排治疗。合格的心理医生会根据不同个体制定不同治疗计划。每个人都需要适合他们个人的治疗计划。不要试图自行用药或自己制定治疗计划。
16
双相障碍心理治疗
近期研究支持心理治疗(如认知行为疗法)在双相障碍中与药物治疗共同进行的辅助干预作用。证据显示,这些“辅助治疗”可以通过以下途径来减轻复发风险,提升生活质量:
▪ 促进对双相障碍的接纳
▪ 识别早期预警信号并进行干预
▪ 最大程度减少复发和住院治疗
▪ 维持对治疗计划的依从性
▪ 缓解抑郁症状
▪ 提升管理双相障碍的知识和技能
▪ 帮助应对压力事件和家庭冲突
▪ 帮助促进规律睡眠和日常活动
▪ 改善家庭关系、交流方式和促进工作学习
▪ 减少药物和酒精滥用
这些工作应由经过专业双相障碍训练、经验丰富的心理治疗师提供。心理治疗也包括对患者及其家属的心理知识教育。家人和照顾者需要了解早期预警信号,帮助患者维持健康的生活方式,充足的睡眠和锻炼,同时坚持长期治疗计划。
1. 双相障碍心理治疗分类
(1)认知行为疗法 (CBT)
CBT的基本观点:影响个体情绪的直接因素不是事件本身,而在于个体对事件的理解。
(2)家庭聚焦疗法Family focused therapy
该疗法通常包括患者及其照顾者的参与,约21个治疗小节,包括心理知识教育、问题解决训练,以及增强沟通技巧。通过家庭心理知识教育,来访者可以学到:
▪ 双相障碍病因
▪ 如何识别触发刺激
▪ 复发的预警信号
▪ 药物及其副作用
▪ 心理治疗
▪ 健康生活方式
这些信息有助于患者及其亲属成功管理病情。即使患者不接受治疗,对照顾者进行双相障碍的知识教育也是有益的。
2. 人际与社会节律治疗
该疗法建立在双相障碍心境不稳定可能与昼夜节律变化有关的研究证据之上。
人际与社会节律治疗(Interpersonal and social rhythm therapy)改编自针对抑郁障碍的人际心理治疗。它使用问题解决方法,帮助患者维持日常规律的睡眠觉醒节律从而减少复发和症状严重程度。
3. 基于网络的心境和睡眠追踪工具
有许多基于互联网的追踪工具,可以与药物和心理治疗结合使用,以跟踪心境和睡眠周期,并向治疗师提供实时信息。
17
双相障碍物理治疗
1. 药物
在决定哪种药物适合自己之前,心理医生需要详细的问诊。双相障碍患者的用药必须在医生的监督下进行,医生也需要解释选择某种药物的原因。
研究显示,药物是最有效的双相障碍长程治疗手段,可降低复发风险。
药物也能提高个体对治疗方案的依从性,降低入院次数。治疗师或医生会告知药物的风险和收益,副作用等。医生也会推荐可与药物进行联合治疗的干预手段,如心理治疗,生活方式的改变(如锻炼)或其他替代性治疗。
用于双相障碍治疗的药物分为三种主要类型:心境稳定剂,抗抑郁药和抗精神病性药物。药物的联合使用根据患者症状而有所不同。
(1)心境稳定剂
心境稳定剂用于预防躁狂和轻躁狂发作。常用药物有碳酸锂(lithium carbonate)和丙戊酸钠(sodium valproate)。
(2)抗抑郁药
抗抑郁药用于治疗抑郁症状。现已开发出多种抗抑郁药,如选择性5-羟色胺再摄取抑制剂(SSRIs)和双通道抗抑郁药。
双相抑郁的抗抑郁药使用对大部分患者来说是安全的,需在精神科医生的密切监督下用药,因为对于某些患者来说,抗抑郁药物会触发躁狂发作或心境的快速转换。
(3)抗精神病性药物
若患者出现精神病性症状(即幻觉和妄想),则需使用抗精神病性药物。不同双相障碍亚型可能需要不同的药物和联合用药,如:快速转换双相障碍(一年中出现四次或以上的躁狂及抑郁发作)和混合心境发作(躁狂和抑郁同时发作)。
双相障碍治疗非常复杂。有时,可能需要对某些药物进行调整和更换。心理医生须及时追踪和监督。不要在未得到医生的指导下尝试自己用药或更换药物。遵守长程治疗计划很重要,即使是在情绪很好的情况下。
2. 住院治疗
住院治疗可以用于以下双相障碍患者中:
▪ 存在精神病性症状
▪ 高度兴奋
▪ 具有攻击性
▪ 出现自杀行为
▪ 出现明显自毁行为
虽然某些患者或许可以在医院之外进行治疗管理,但住院治疗有时是必要的。双相障碍有三大类治疗方法:
▪ 物理治疗(药物和ECT)
▪ 心理治疗(心理疗法和心理知识教育)
▪ 自助资源,生活方式改变和辅助疗法
虽然药物是主要的干预措施,但理想的长程治疗和预防计划应结合物理、心理治疗和生活方式改变,以管理双相障碍。
谨记,双相障碍在适当帮助下是可以得到良好管理的。
18
自助和生活方式改变
坚持遵循双相障碍药物和接受治疗。团队治疗最为有效。
双相障碍患者可以做某些事情来促进治疗,保持在正确治疗方向上。心理治疗师、精神科医生和家人共同参与的团队治疗方式是管理双相障碍的最好方法。
这个团队可为患者建立一个最优健康计划,有助于患者坚持治疗方案,帮助患者及其家人了解预警信号,并最大程度地降低疾病对日常生活的影响。
还有一些其他事项可以帮助更好地管理症状以及保证生活质量,包括:
▪ 接受双相障碍诊断的事实
▪ 对患者及其家人的心理知识教育
▪ 坚持治疗计划(包括服用药物)
▪ 对情绪的觉察和自我监控
▪ 预防复发和管理以及了解诱发因素
▪ 将诊断标准和自我感受结合起来(没有人比患者本人更了解自己)
1. 健康计划
创建“健康计划”是重要的心理工具,旨在在情绪高涨和低落时维持健康,防止较轻症状恶化演变为全面爆发。患者和医生共同制定个性化的健康计划来帮助患者保持正确方向。针对双相障碍的健康计划:
▪ 旨在帮助患者维持良好状态
▪ 识别导致问题的触发刺激和压力
▪ 发展应对压力情境的策略
▪ 列出情绪高涨和低落的早期预警信号
▪ 做出健康生活方式改变,如保证充足睡眠和规律运动
健康计划还有助于家人识别早期预警信号,确保患者在困难时期及时得到帮助。了解自己的“复发迹象”有助于识别未来可能的轻躁狂、躁狂或抑郁发作的迹象和症状。
19
年轻人群
双相障碍常见于青少年中后期和20岁左右。
1. 年轻人群的双相障碍迹象
年轻人群的双相障碍很难识别,因为其经常与显著问题行为(如易激惹和攻击性)相混淆。年轻人群的某些常见双相障碍迹象包括:
▪ 心境的快速转变,持续数个小时或几天
▪ 情绪爆发或暴怒
▪ 冲动或思维奔逸
▪ 过度参与多个项目或活动
▪ 家族史(双相障碍或抑郁)
▪ 睡眠不佳或易做噩梦
▪ 暴饮暴食,通常是碳水化合物或甜食
▪ 冒险或问题行为
2. 年轻人群的双相障碍管理
双相障碍是一种需要长程治疗的疾病。
年轻人群的诊断和治疗延误可能会带来严重风险。社交和同伴关系,学业表现,家庭关系和心理成熟度都会受到双相障碍(无论是情绪高涨还是低落)的影响。
所以,寻求专攻儿童和青少年心理健康的专业人士非常重要。
针对双相障碍年轻人群的干预有:
▪ 药物
▪ 对症状的密切监控
▪ 有关疾病的心理知识教育
▪ 针对个体和家庭的心理治疗
▪ 压力预防和应对
▪ 饮食均衡
▪ 规律睡眠和锻炼
▪ 社会支持系统
▪ 心境监控
管理计划越早到位,双相障碍发作的频率和强度就会越低。通过正确治疗,双相障碍可以得到有效控制。
针对双相障碍的专业治疗和帮助非常重要。通过专业治疗,患者可以改善症状,减少复发,减少情绪的波动,恢复社会功能。通过正确治疗,绝大多数双相障碍患者可以恢复正常高效的生活。

